Gråzonslymfom (GZL) – även kallad mediastinalt gråzonslymfom, är en mycket sällsynt och aggressiv subtyp av B-cells non-Hodgkin-lymfom. Aggressiv betyder att den växer väldigt snabbt och har potential att spridas i hela kroppen. Det händer när en specialiserad typ av vita blodkroppar som kallas B-cellslymfocyter muterar och blir cancerösa.
B-cellslymfocyter (B-celler) är en viktig del av vårt immunförsvar. De stöder andra immunceller att arbeta effektivt och gör antikroppar för att hjälpa till att bekämpa infektioner och sjukdomar.
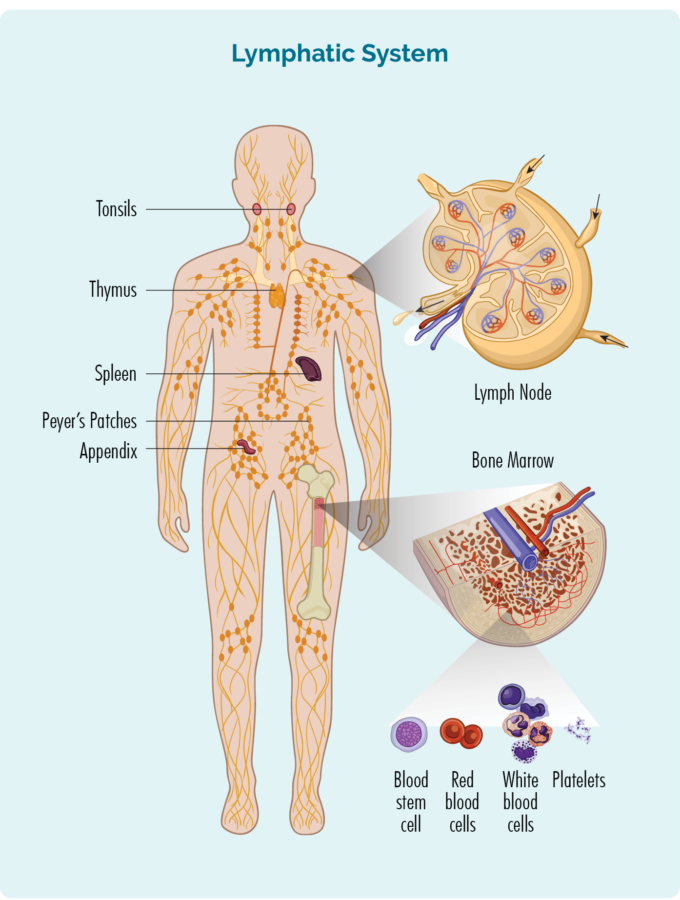
Lymfsystem
Men till skillnad från andra blodkroppar lever de vanligtvis inte i vårt blod, utan istället i vårt lymfsystem som inkluderar våra:
- lymfkörtlar
- lymfkärl och lymfvätska
- bräss
- mjälte
- lymfoid vävnad (som Peyers plåster som är grupper av lymfocyter i våra tarmar och andra delar av vår kropp)
- bilaga
- tonsiller
Översikt över gråzonslymfom
Gråzonslymfom (GZL) är en aggressiv sjukdom som kan vara svår att behandla. Det kan dock vara botbart med standardbehandling.
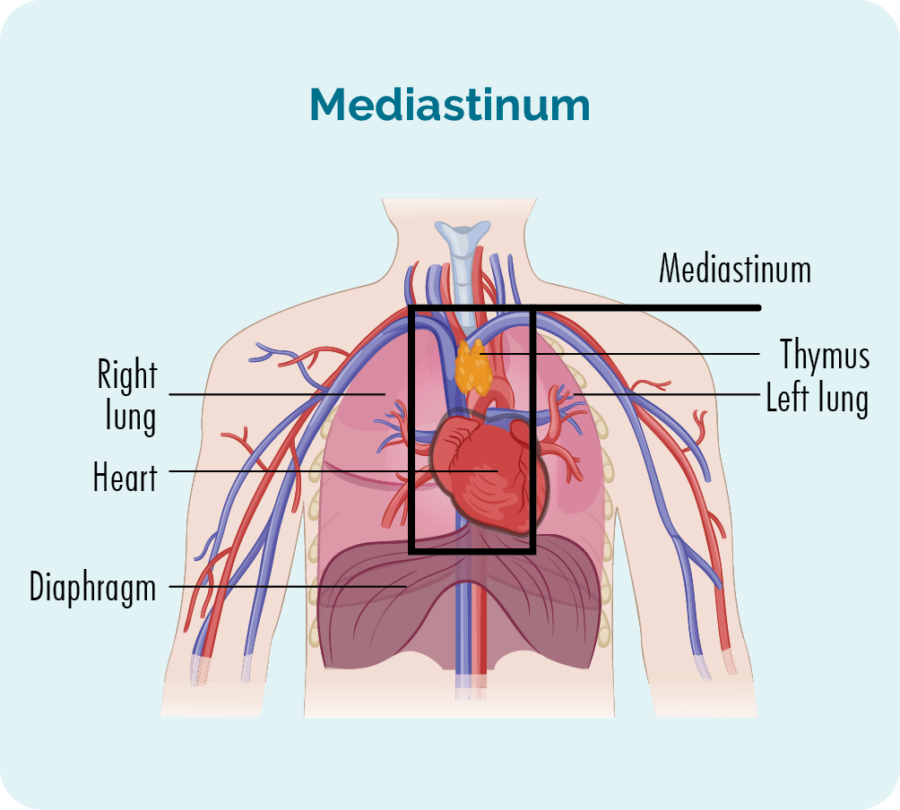
GZL börjar i mitten av bröstet i ett område som kallas mediastinum. Man tror att B-cellerna som lever i din bräss (tymus B-celler), genomgår förändringar som gör dem cancerösa. Men eftersom B-celler kan resa till vilken del av våra kroppar som helst, kan GZL också spridas till andra delar av din kropp.
Anledningen till att den kallas gråzonen är för att den har egenskaper från både Hodgkin- och Non-Hodgkin-lymfom, vilket gör det något mitt i dessa två huvudklasser av lymfom och svårare att diagnostisera exakt.
Vem får gråzonslymfom?
Gråzonslymfom kan drabba vem som helst oavsett ålder eller ras. Men det är vanligare hos personer mellan 20 och 40 år och är lite vanligare hos män än hos kvinnor.
Vi vet fortfarande inte vad som orsakar de flesta subtyper av lymfom, och detta är sant för GZL också. Man tror att personer som har haft en infektion med Epstein-Barr-viruset – viruset som orsakar körtelfeber, kan löpa ökad risk att utveckla GZL, men personer som inte har haft infektionen kan också få GZL. Så även om viruset kan öka din risk, är det inte orsaken till GZL. För mer information om riskfaktorer och orsaker, se länken nedan.
Symtom på gråzonslymfom
De första biverkningarna du kan märka är ofta en knöl som kommer upp i bröstet (en tumör som orsakas av svullen tymus eller lymfkörtlar när de fylls med cancerceller). Du kan också:
- har svårt att andas
- blir lätt andfådd
- upplev förändringar i din röst och ljud hes
- känna smärta eller tryck i bröstet.
Detta händer när tumören blir större och börjar sätta press på dina lungor eller luftvägar.
Allmänna symtom på lymfom
Vissa symtom är vanliga vid alla typer av lymfom så du kan också få något av följande symtom:
Svullna lymfkörtlar som ser ut eller känns som en klump under huden ofta i nacke, armhålor eller ljumskar.
Trötthet – extrem trötthet förbättras inte av vila eller sömn.
Förlust av aptit – vill inte äta.
Kliande hud.
Blödning eller blåmärken mer än vanligt.
B-symtom.

Diagnos och stadieindelning av gråzonslymfom (GZL)
När din läkare tror att du kan ha lymfom kommer de att organisera ett antal viktiga tester. Dessa tester kommer antingen att bekräfta eller utesluta lymfom som orsak till dina symtom.
Blod tester
Blodprover tas när du försöker diagnostisera ditt lymfom, men också under hela din behandling för att säkerställa att dina organ fungerar korrekt och kan klara av behandlingen.
biopsier
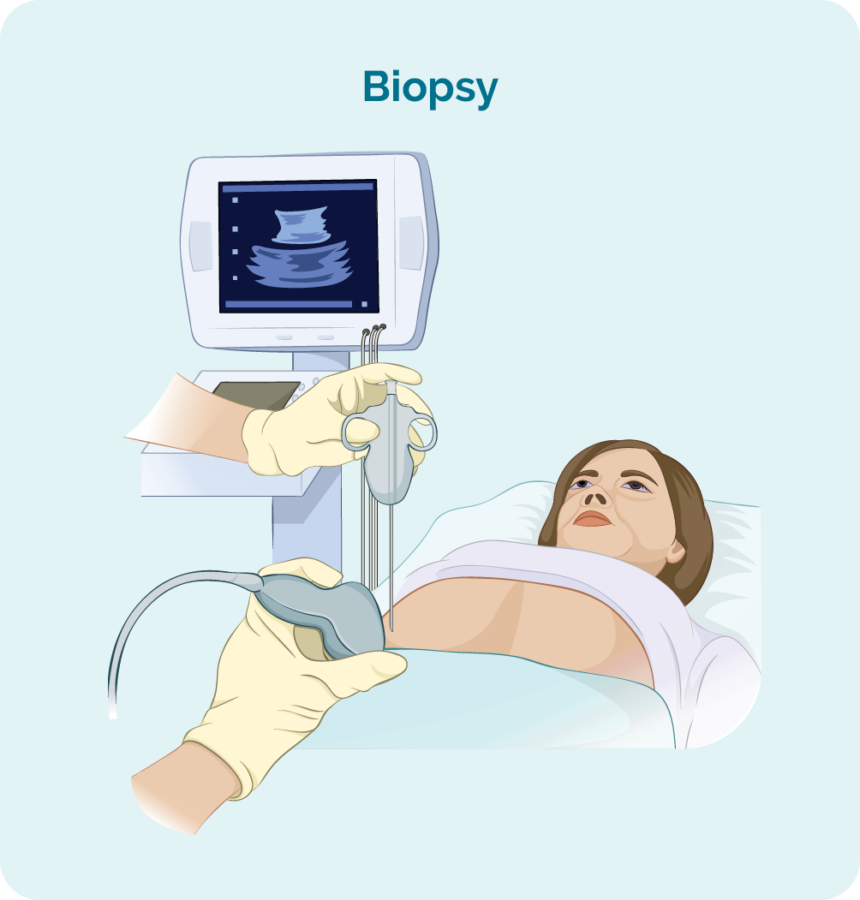
Du kommer att behöva en biopsi för att få en säker diagnos av lymfom. En biopsi är en procedur för att ta bort en del av eller hela en angripen lymfkörtel och/eller ett benmärgsprov. Biopsien kontrolleras sedan av forskare i ett laboratorium för att se om det finns förändringar som hjälper läkaren att diagnostisera GZL.
När du har en biopsi kan du få lokalbedövning eller narkos. Detta beror på vilken typ av biopsi och vilken del av din kropp den tas från. Det finns olika typer av biopsier och du kan behöva mer än en för att få det bästa provet.
Kärn- eller finnålsbiopsi
Kärn- eller finnålsbiopsier tas för att ta bort ett prov av svullen lymfkörtel eller tumör för att kontrollera om det finns tecken på GZL.
Din läkare kommer vanligtvis att använda lokalbedövning för att bedöva området så att du inte känner någon smärta under proceduren, men du kommer att vara vaken under denna biopsi. De kommer sedan att sätta en nål i den svullna lymfkörteln eller knölen och ta bort ett vävnadsprov.
Om din svullna lymfkörtel eller knöl är djupt inne i kroppen kan biopsi göras med hjälp av ultraljud eller specialiserad röntgenvägledning (avbildning).
Du kan ha en allmänbedövning för detta (som får dig att sova en liten stund). Du kan också ha några stygn efteråt.
Kärnålsbiopsier tar ett större prov än en finnålsbiopsi, så det är ett bättre alternativ när man försöker diagnostisera lymfom.
Stadieindelning av lymfom
När du vet att du har gråzonslymfom, kommer din läkare att vilja göra fler tester för att se om lymfomet bara finns i ditt mediastinum, eller om det har spridit sig till andra delar av din kropp. Dessa tester kallas iscensättning.
Andra tester kommer att titta på hur olika dina lymfomceller är från dina vanliga B-celler och hur snabbt de växer. Detta kallas betygssättning.
Klicka på rubrikerna nedan för att lära dig mer.
Staging hänvisar till hur mycket av din kropp som påverkas av ditt lymfom eller hur långt det har spridit sig från där det först började.
B-celler kan resa till vilken del av din kropp som helst. Detta innebär att lymfomceller (de cancerösa B-cellerna) också kan resa till vilken del av din kropp som helst. Du kommer att behöva göra fler tester för att hitta denna information. Dessa tester kallas för stadieprov och när du får resultat får du reda på om du har steg ett (I), steg två (II), steg tre (III) eller steg fyra (IV) GZL.
Ditt stadium av GZL kommer att bero på:
- Hur många delar av din kropp har lymfom
- Där lymfomet är inklusive om det är ovanför, under eller på båda sidor av din membran (en stor, kupolformad muskel under bröstkorgen som skiljer bröstet från magen)
- Oavsett om lymfomet har spridit sig till din benmärg eller andra organ som lever, lungor, hud eller ben.
Stadier I och II kallas "tidigt eller begränsat stadium" (som involverar ett begränsat område av din kropp).
Steg III och IV kallas "avancerat stadium" (mer utbrett).
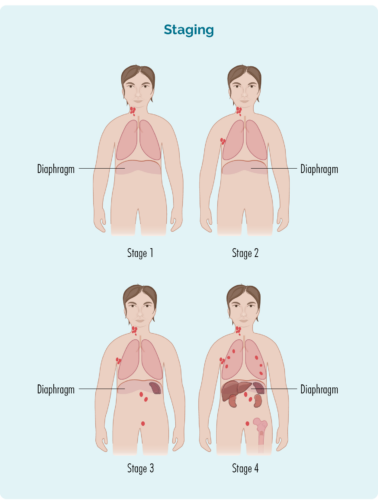
Steg 1 | ett lymfkörtelområde är påverkat, antingen ovanför eller under diafragman |
Steg 2 | två eller flera lymfkörtelområden påverkas på samma sida av diafragman |
Steg 3 | minst ett lymfkörtelområde ovanför och minst ett lymfkörtelområde under diafragman är påverkade |
Steg 4 | lymfom finns i flera lymfkörtlar och har spridit sig till andra delar av kroppen (t.ex. skelett, lungor, lever) |
Extra iscensättningsinformation
Din läkare kan också prata om ditt stadium med hjälp av en bokstav, till exempel A,B, E, X eller S. Dessa bokstäver ger mer information om de symtom du har eller hur din kropp påverkas av lymfomet. All denna information hjälper din läkare att hitta den bästa behandlingsplanen för dig.
Brev | Betydelse | Betydelse |
A eller B |
|
|
E & X |
|
|
S |
|
(Din mjälte är ett organ i ditt lymfsystem som filtrerar och renar ditt blod, och är en plats där dina B-celler vilar och bildar antikroppar) |
Tester för iscensättning
För att ta reda på vilket stadium du har kan du bli ombedd att göra några av följande iscensättningstester:
Computertomografi (CT) scan
Dessa skanningar tar bilder av insidan av bröstet, buken eller bäckenet. De ger detaljerade bilder som ger mer information än en vanlig röntgen.
Positronemissionstomografi (PET) skanning
Detta är en skanning som tar bilder av insidan av hela din kropp. Du kommer att få en medicin som cancerceller – som lymfomceller absorberar – och nål. Läkemedlet som hjälper PET-skanningen att identifiera var lymfomet är och storleken och formen genom att markera områden med lymfomceller. Dessa områden kallas ibland "heta".
Lumbar punktering
En lumbalpunktion är en procedur som görs för att kontrollera om lymfomet har spridit sig till din centrala nervsystemet (CNS), vilket inkluderar din hjärna, ryggmärg och ett område runt dina ögon. Du kommer att behöva vara väldigt stilla under proceduren, så spädbarn och barn kan ha en allmän bedövning för att få dem att sova medan proceduren görs. De flesta vuxna behöver bara en lokalbedövning för proceduren för att bedöva området.
Din läkare kommer att stoppa en nål i ryggen och ta ut lite vätska som kallas "cerebral spinalvätska" (CSF) från runt din ryggmärg. CSF är en vätska som fungerar lite som en stötdämpare för ditt CNS. Det bär också olika proteiner och infektionsbekämpande immunceller som lymfocyter för att skydda din hjärna och ryggmärg. CSF kan också hjälpa till att dränera all extra vätska du kan ha i din hjärna eller runt ryggmärgen för att förhindra svullnad i dessa områden.
CSF-provet kommer sedan att skickas till patologi och kontrolleras för eventuella tecken på lymfom.
Benmärgsbiopsi
- Benmärgsaspirat (BMA): detta test tar en liten mängd av vätskan som finns i benmärgsutrymmet.
- Benmärgsaspirat trefin (BMAT): detta test tar ett litet prov av benmärgsvävnaden.

Proverna skickas sedan till patologi där de kontrolleras för tecken på lymfom.
Processen för benmärgsbiopsier kan variera beroende på var du har din behandling, men kommer vanligtvis att inkludera en lokalbedövning för att bedöva området.
På vissa sjukhus kan du få lätt sedering som hjälper dig att slappna av och kan hindra dig från att komma ihåg proceduren. Men många människor behöver inte detta och kan istället ha en "grön visselpipa" att suga på. Denna gröna visselpipa har en smärtstillande medicin (kallad Penthrox eller metoxyfluran), som du använder efter behov under hela proceduren.
Se till att du frågar din läkare vad som finns tillgängligt för att göra dig mer bekväm under proceduren och prata med dem om vad du tror kommer att vara det bästa alternativet för dig.
Mer information om benmärgsbiopsier finns på vår webbsida här
Dina lymfomceller har ett annat tillväxtmönster och ser annorlunda ut än normala celler. Graden av ditt lymfom är hur snabbt dina lymfomceller växer, vilket påverkar hur du ser ut under ett mikroskop. Betygen är årskurs 1-4 (låg, medel, hög). Om du har ett lymfom av högre grad kommer dina lymfomceller att se mest annorlunda ut från normala celler, eftersom de växer för snabbt för att utvecklas ordentligt. En översikt över betygen finns nedan.
- G1 – låggradig – dina celler ser nära normala ut och de växer och sprider sig långsamt.
- G2 – mellanklass – dina celler börjar se annorlunda ut men vissa normala celler finns, och de växer och sprider sig i måttlig takt.
- G3 – hög kvalitet – dina celler ser ganska annorlunda ut med ett fåtal normala celler, och de växer och sprider sig snabbare.
- G4 – hög kvalitet – dina celler ser mest annorlunda ut än normalt och de växer och sprider sig snabbast.
All denna information lägger till hela bilden som din läkare skapar för att hjälpa dig att avgöra vilken typ av behandling som är bäst för dig.
Det är viktigt att du pratar med din läkare om dina egna riskfaktorer så att du kan ha en klar uppfattning om vad du kan förvänta dig av dina behandlingar.
Väntar på resultat
Att vänta på dina resultat kan vara en stressig och oroande tid. Det är viktigt att prata om hur du mår. Om du har en pålitlig vän eller familjemedlem kan det vara bra att prata med dem. Men om du inte känner att du kan prata med någon i ditt personliga liv, prata med din lokala läkare, de kan hjälpa till att organisera rådgivning eller annat stöd så att du inte är ensam när du går igenom väntetiderna och behandlingen för GZL.
Du kan också kontakta våra lymfomvårdssköterskor genom att klicka på knappen Kontakta oss längst ner på skärmen. Eller om du är på Facebook och vill koppla ihop andra patienter som lever med lymfom kan du gå med i vår Lymfom Down Under sida.
Innan du börjar behandlingen
Gråzonslymfom är aggressivt och kan spridas snabbt, så du måste börja behandlingen strax efter att du har fått diagnosen. Det finns dock några saker att tänka på innan du påbörjar behandlingen.
Fertilitet
Vissa behandlingar för lymfom kan påverka din fertilitet, vilket gör det svårare att bli gravid eller få någon annan gravid. Detta kan hända med flera olika typer av cancerbehandlingar inklusive:
- kemoterapi
- strålbehandling (när det är för ditt bäcken)
- antikroppsterapier (monoklonala antikroppar och immunkontrollpunktshämmare)
- stamcellstransplantationer (på grund av den höga dosen kemoterapi du kommer att behöva före transplantationen).
Frågor att ställa till din läkare
Behandling för gråzonslymfom (GZL)
Din läkare kommer att överväga all information de har när de bestämmer sig för de bästa behandlingsalternativen att erbjuda dig. Dessa kommer att omfatta:
- subtypen och stadiet av ditt lymfom
- eventuella symtom du får
- din ålder och övergripande välbefinnande
- andra medicinska problem du har och behandlingar du kan ha för dem
- dina preferenser när du har all information du behöver och har haft tid att ställa frågor.
Vanliga behandlingsalternativ du kan erbjudas
- DA-EPOCH-R (dosjusterad kemoterapi inklusive etoposid, vinkristin, cyklofosfamid och doxorubicin, en monoklonal antikropp som kallas rituximab och en steroid som kallas prednisolon).
- strålbehandling (vanligtvis efter kemoterapi).
- Autolog stamcellstransplantation (en stamcellstransplantation med dina egna stamceller). Detta kan planeras för efter din kemoterapi hålla dig i remission längre och eventuellt stoppa lymfomet att komma tillbaka (återfallande).
- Clinisk prövning
Patientutbildning innan du påbörjar behandlingen
När du och din läkare bestämt dig för det bästa behandlingsalternativet kommer du att få information om den specifika behandlingen, inklusive riskerna och fördelarna med behandlingen, de biverkningar du bör se upp för och rapportera till ditt medicinska team och vad du kan förvänta dig från behandlingen.
Det medicinska teamet, läkare, cancersjuksköterska eller farmaceut bör ge information om:
- Vilken behandling du kommer att få.
- Vanliga och allvarliga biverkningar du kan få.
- När ska du kontakta din läkare eller sjuksköterska för att rapportera biverkningar eller oro.
- Kontaktnummer och var du kan närvara i nödfall 7 dagar i veckan och 24 timmar om dygnet.
Vanliga biverkningar av behandlingen
Det finns många olika biverkningar av cancerbehandling och dessa beror på vilken typ av behandling du har. Din behandlande läkare och/eller cancersjuksköterska kan förklara biverkningarna av din specifika behandling. Några av de vanligaste biverkningarna av behandlingar listas nedan. Du kan lära dig mer om dem genom att klicka på dem.
- Anemi (låga röda blodkroppar som transporterar syre runt din kropp)
- Trombocytopeni (låga blodplättar som hjälper din blodpropp att stoppa blåmärken och blödningar)
- Neutropeni (lågt antal vita blodkroppar som hjälper till att bekämpa infektion)
- Munsår och sår
- Håravfall (alopeci)
- Illamående och kräkningar
- Diarré eller förstoppning
- Trötthet (trötthet eller brist på energi)
- Perifer neuropati (förändringar av förnimmelser i händer, fötter, könsorgan)
- Minskad fertilitet.
Andra linjens behandling för återfall eller refraktär GZL
Efter behandlingen kommer du sannolikt att gå i remission. Remission är en tidsperiod där du inte har några tecken på GZL kvar i kroppen, eller när GZL är under kontroll och inte kräver behandling. Remission kan pågå i många år, men ibland kan GZL återfalla (komma tillbaka). Om detta händer kommer du att behöva mer behandling. Nästa behandling du har blir en andrahandsbehandling.
I sällsynta fall kanske du inte uppnår remission med din förstahandsbehandling. När detta händer kallas lymfomet "refraktärt". Om du har refraktär GZL, kommer din läkare att vilja prova en annan typ av behandling. Även detta kallas andra linjens behandling, och många människor kommer fortfarande att svara bra på andra linjens behandling.
Målet med andra linjens behandling är att försätta dig i remission (igen) och kan innefatta olika typer av kemoterapi, immunterapi, riktad terapi eller stamcellstransplantation.
Hur din andra linjens behandling avgörs
Vid tidpunkten för återfall kommer valet av behandling att bero på flera faktorer inklusive:
- Hur länge var du i remission
- Din allmänna hälsa och ålder
- Vilken/vilka GZL-behandlingar du har fått tidigare
- Dina preferenser.
Kliniska prövningar
Det rekommenderas att du frågar din läkare om kliniska prövningar du kan vara berättigad till när du behöver påbörja nya behandlingar. Kliniska prövningar är viktiga för att hitta nya läkemedel, eller kombinationer av läkemedel för att förbättra behandlingen av GZL i framtiden.
De kan också erbjuda dig en chans att prova ett nytt läkemedel, kombination av läkemedel eller andra behandlingar som du inte skulle kunna få utanför prövningen.
Det finns många behandlingar och nya behandlingskombinationer som för närvarande testas i kliniska prövningar runt om i världen för patienter med både nydiagnostiserad och återfallande GZL.
Vad du kan förvänta dig när behandlingen är klar
När du är klar med din behandling kommer din hematolog fortfarande vilja träffa dig regelbundet. Du kommer att genomgå regelbundna kontroller inklusive blodprover och skanningar. Hur ofta du har dessa tester beror på dina individuella omständigheter, och din hematolog kommer att kunna berätta för dig hur ofta de vill träffa dig.
Det kan vara en spännande tid eller en stressig tid när du avslutar behandlingen – ibland båda. Det finns inget rätt eller fel sätt att känna. Men det är viktigt att prata om dina känslor och vad du behöver med dina nära och kära.
Stöd finns tillgängligt om du har svårt att klara av slutet av behandlingen. Prata med ditt behandlande team – din hematolog eller specialistsjuksköterska i cancer, eftersom de kanske kan remittera dig för rådgivning inom sjukhuset. Din lokala läkare (allmänläkare – husläkare) kan också hjälpa till med detta.
Lymfomvårdssköterskor
Du kan också ge någon av våra lymfomvårdssköterskor eller mejla. Klicka bara på knappen "Kontakta oss" längst ner på skärmen för kontaktuppgifter.
Sen effekter
Ibland kan en biverkning från behandlingen fortsätta eller utvecklas månader eller år efter att du avslutat behandlingen. Detta kallas a sen effekt. Det är viktigt att rapportera eventuella sena effekter till ditt medicinska team så att de kan granska dig och ge dig råd om hur du bäst hanterar dessa effekter. Några sena effekter kan inkludera:
- Förändringar i din hjärtrytm eller struktur
- Effekter på dina lungor
- Perifer neuropati
- Hormonella förändringar
- Stämningsförändringar.
Om du upplever någon av dessa sena biverkningar kan din hematolog eller allmänläkare rekommendera dig att träffa en annan specialist för att hantera dessa effekter och förbättra ditt livskvalitet. Det är dock viktigt att rapportera alla nya eller bestående effekter så tidigt som möjligt för bästa resultat.
Överlevnad – Att leva med och efter cancer
En hälsosam livsstil eller några positiva livsstilsförändringar efter behandling kan vara till stor hjälp för din återhämtning. Det finns många saker du kan göra för att hjälpa dig att leva bra med GZL.
Många människor upplever att efter en cancerdiagnos eller behandling förändras deras mål och prioriteringar i livet. Att lära känna vad din "nya normala" är kan ta tid och vara frustrerande. Förväntningarna på din familj och dina vänner kan vara annorlunda än dina. Du kan känna dig isolerad, trött eller hur många olika känslor som helst som kan förändras varje dag.
Huvudmål efter behandling för din GZL
- vara så aktiv som möjligt i ditt arbete, din familj och andra livsroller
- minska biverkningar och symtom på cancern och dess behandling
- identifiera och hantera eventuella sena biverkningar
- hjälpa dig att hålla dig så självständig som möjligt
- förbättra din livskvalitet och bibehålla en god mental hälsa.
Olika typer av cancerrehabilitering kan rekommenderas till dig. Detta kan betyda vilken som helst av ett brett spektrum tjänster som:
- sjukgymnastik, smärtbehandling
- kost- och träningsplanering
- känslomässig, karriär- och ekonomisk rådgivning.
Det kan också hjälpa att prata med din lokala läkare om vilka lokala friskvårdsprogram som finns tillgängliga för personer som återhämtar sig från en cancerdiagnos. Många lokala områden driver tränings- eller sociala grupper eller andra friskvårdsprogram för att hjälpa dig att återgå till ditt självförberedande.
Sammanfattning
- Gråzonslymfom (GZL) är en subtyp av non-Hodgkin-lymfom med egenskaper av både Hodgkin- och Non-Hodgkin-lymfom.
- GZL börjar i din mediastinum (mitten på bröstet) men kan spridas till vilken del av kroppen som helst.
- Symtom kan bero på onormal tillväxt av B-celler som expanderar i din tymus eller lymfkörtlar i bröstet och sätter press på dina lungor eller luftvägar.
- Några symptom är vanliga vid de flesta typer av lymfom - B-symtom ska alltid rapporteras till ditt medicinska team
- Det finns olika typer av behandlingar för GZL och din läkare kommer att tala om de bästa alternativen för din situation.
- Bieffekter kan börja strax efter att du påbörjat behandlingen, men du kan också få sena effekter. Både tidiga och sena effekter bör rapporteras till ditt medicinska team för granskning.
- Även stadium 4 GZL kan ofta botas, även om du kan behöva mer än en typ av behandling för att uppnå detta.
- Fråga din läkare vad dina chanser är att bli botade.
- Du är inte ensam, specialist eller lokal läkare (GP) kan hjälpa dig att koppla ihop dig med olika tjänster och stöd. Du kan också kontakta våra lymfomvårdssköterskor genom att klicka på knappen Kontakta oss längst ner på denna sida.

