Översikt över Hodgkins lymfom (HL)
Hodgkins lymfom är en mycket behandlingsbar blodcancer som först diagnostiserades hos en patient på 1830-talet av en engelsk läkare vid namn Thomas Hodgkin. Denna diagnos ställdes efter att två forskare vid namn Reed och Sternberg studerade vävnadsprover av personer med Hodgkins lymfom. De fann att alla personer med HL hade en viss typ av onormal cell. Eftersom Reed och Sternberg var de första som hittade denna cell, kallade de den för den Reed-Sternberg cell.
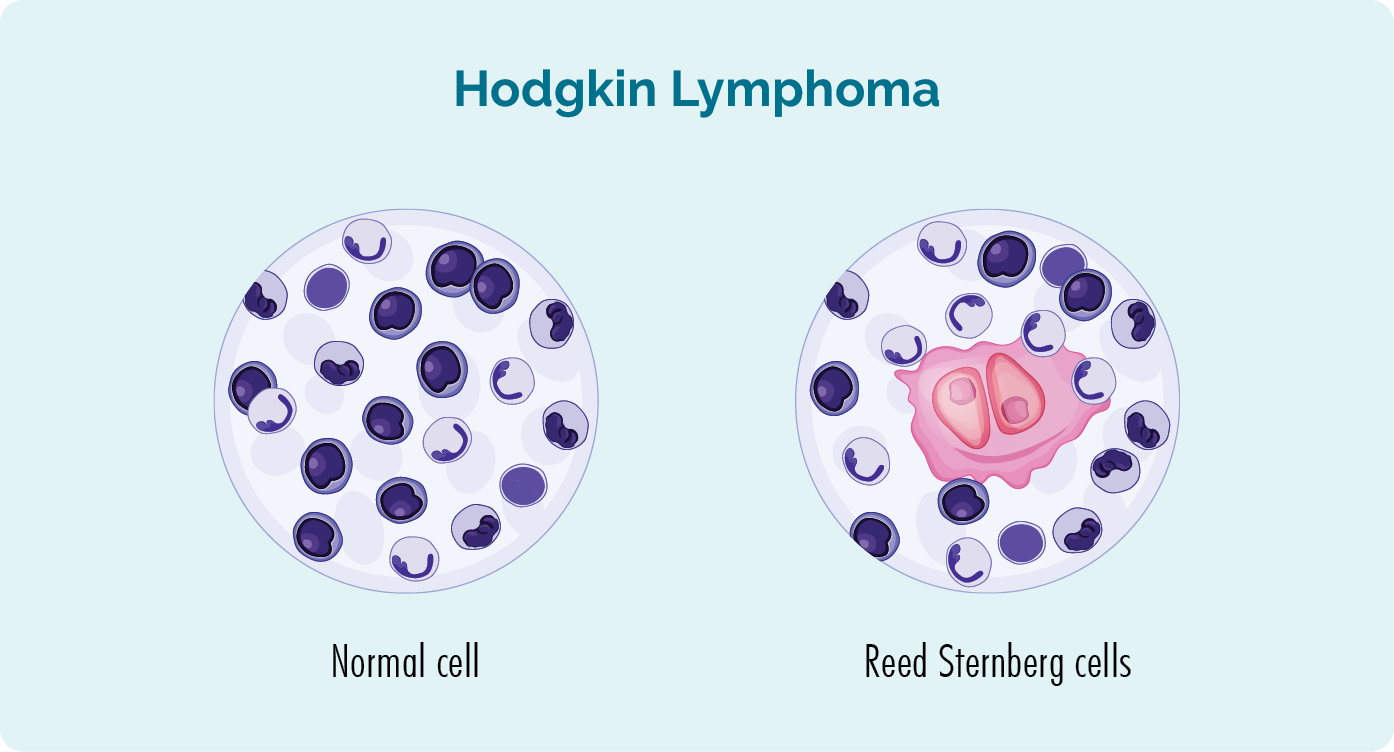
Om Reed Sternberg-celler och Hodgkins lymfom
- Reed-Sternberg-celler är ovanligt stora, maligna (cancerösa), mogna B-cellslymfocyter.
- Närvaron av Reed-Sternberg-celler hjälper läkare att diagnostisera Hodgkin lymfom (HL) istället för non-Hodgkin lymfom (NHL).
- Alla lymfom som upptäckts efter Hodgkins lymfom (som inte har Reed-Sternberg-cellen) kallas non-Hodgkin-lymfom.
Riskfaktorer för att utveckla Hodgkins lymfom (HL)
Vi vet inte vad som orsakar Hodgkins lymfom, men olika riskfaktorer tros vara inblandade. Några av dessa riskfaktorer inkluderar om du har:
- Har någonsin haft Epstein Barr-virus (EBV). EBV orsakar mononukleos (även känd som "mono" eller körtelfeber).
- Humant immunbristvirus (HIV).
- Vissa sjukdomar i ditt immunförsvar, som t.ex autoimmun lymfoproliferativt syndrom.
- Ett försvagat immunförsvar efter ett organ/stamcell transplantation. Eller från vissa mediciner du kanske tar.
- En förälder, bror eller syster med en personlig historia av Hodgkins lymfom.
Det är dock viktigt att notera att inte alla människor som har dessa riskfaktorer kommer att utveckla HL, och vissa personer utan kända riskfaktorer kan fortfarande utveckla HL.
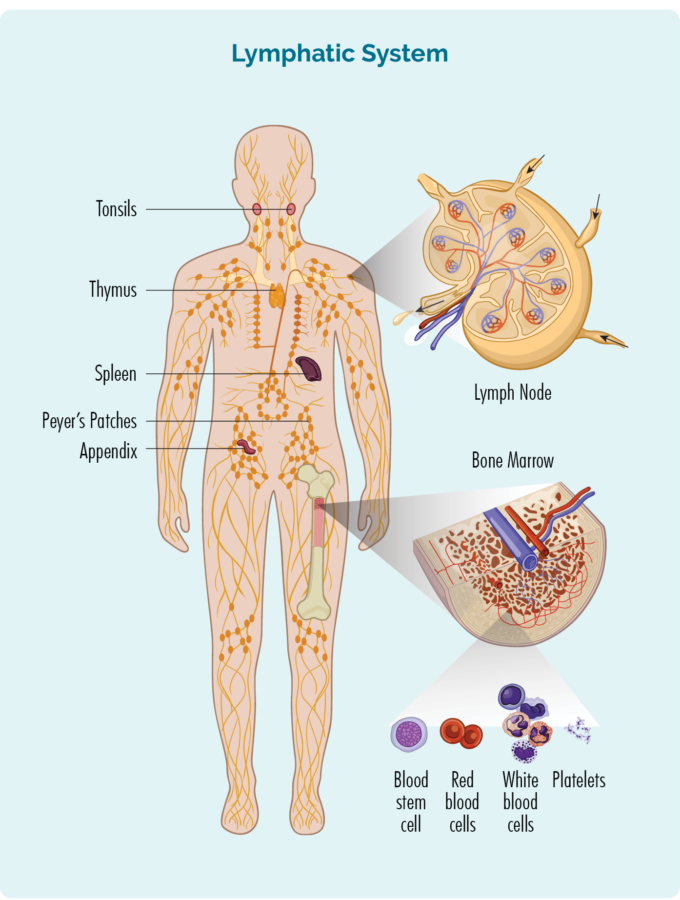
För att förstå HL behöver du veta lite om dina B-cellslymfocyter (eller B-celler)
B-celler:
- Är en typ av vita blodkroppar.
- Bekämpa infektioner och sjukdomar för att hålla dig frisk.
- Kom ihåg infektioner du hade tidigare, så om du får samma infektion igen kan din kropps immunförsvar bekämpa den mer effektivt och snabbare.
- Görs i din benmärg (den svampiga delen i mitten av dina ben), men lever vanligtvis i ditt lymfsystem, inklusive i din mjälte, tymus och lymfkörtlar.
- Kan resa genom ditt lymfsystem och ut till vilken del av din kropp som helst för att bekämpa infektioner eller sjukdomar.
Hodgkins lymfom utvecklas när några av dina B-celler blir cancerösa
HL utvecklas när några av dina B-celler blir cancerösa. De växer okontrollerat, är onormala och dör inte när de borde.
När du har HL de cancerösa B-cellerna:
- Kommer inte att fungera lika effektivt för att bekämpa infektioner och sjukdomar.
- Bli större än de borde och ser annorlunda ut än dina friska B-celler.
- Kan orsaka lymfom att utvecklas och växa i vilken del av kroppen som helst.
Undertyper av Hodgkins lymfom (HL)
Hodgkin-lymfom var tidigare uppdelat i 4 undertyper av klassiskt Hodgkin-lymfom, och en separat undertyp som kallas Nodulärt lymfocyt-predominant Hodgkin-lymfom (NLPHL). Ytterligare forskning har emellertid funnit att NLPHL inte har egenskaperna hos Hodgkin-lymfom och därför har det nu döpts om till nodulärt lymfocyt-predominant B-cellslymfom (NLPBCL). För att lära dig mer om NLPBCL vänligen klicka här.
För att lära dig mer om undertyperna av klassiskt Hodgkin-lymfom fortsätt på den här sidan.
Klassiskt Hodgkin-lymfom (cHL)
Klassiskt Hodgkin-lymfom (cHL) är ett snabbt växande (aggressivt) B-cellslymfom. Men cHL svarar vanligtvis mycket bra på standardbehandling med kemoterapi. Nästan 9 av 10 personer går i remission efter förstahandsbehandling. Detta betyder att det inte finns några tecken på lymfom kvar i din kropp. Särskilt ungdomar svarar mycket bra på behandling.
Det finns ytterligare fyra subtyper av cHL som gör cHL till den vanligaste subtypen av Hodgkins lymfom. Dina biopsiprover kommer att ge patologen den information som behövs för att din läkare ska kunna ta reda på vilken subtyp du har. Patologen kommer att titta på:
- Antal och form av Reed-Sternberg-celler.
- Storlek och blandning av normala och onormala lymfocyter.
Oavsett vilken subtyp av cHL du har kommer du sannolikt att ha samma typ av behandling. Om du känner till din undertyp, klicka på rubriken nedan för att se en ögonblicksbild.
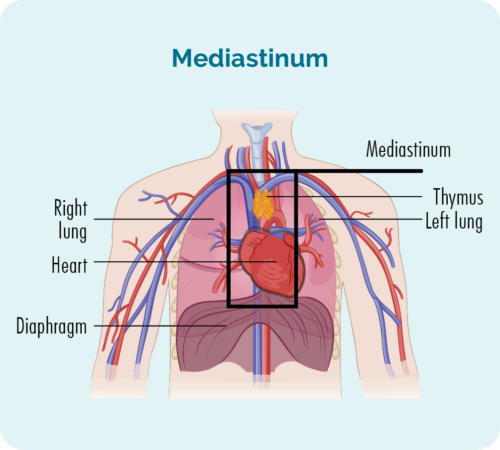
Nodulär skleros klassiskt Hodgkin lymfom (NScHL) är den vanligaste undertypen. Cirka 6-8 av 10 personer med cHL kommer att ha denna subtyp.
NScHL heter på grund av hur cellerna ser ut under mikroskopet. Det utvecklas ofta djupt i mitten av bröstkorgen (mediastinum), men kan också utvecklas i mjälte, lungor, ben eller benmärg. Sällan kan det utvecklas i din lever.
Klassiskt Hodgkin-lymfom med blandad cellularitet (MC-cHL) är den näst vanligaste subtypen av cHL. Det är vanligare hos män än hos kvinnor och drabbar främst äldre vuxna.
MC-cHL utvecklas vanligtvis i lymfkörtlar under huden djupt inne i fettvävnaden, men kan även utvecklas i din mjälte, benmärg, lever och andra organ.
Lymfocytrikt klassiskt Hodgkin-lymfom (LR-cHL) är en sällsynt subtyp av cHL. Det tenderar att diagnostiseras i ett tidigare skede än andra subtyper av cHL, och hos äldre människor.
När du väl har genomgått behandling kommer de flesta människor att bli botade – vilket betyder att det är osannolikt att lymfomet kommer tillbaka i framtiden. Det utvecklas vanligtvis i dina lymfkörtlar i halsen precis under huden, djupt i din fettvävnad.
Lymfocytutarmat klassiskt Hodgkin-lymfom (cHL) är den sällsynta subtypen av cHL med mindre än 5 av 100 personer som har denna subtyp. LD-cHL förekommer vanligare hos patienter infekterade med humant immunbristvirus (HIV) eller Epstein Barr-virus (EBV).
LD-cHL kan förekomma i din:
- benmärg
- lymfkörtlar djupt i buken (magen)
- organ som din lever, bukspottkörteln, magen och tarmen.
Patienterfarenhet av Hodgkin lymfom
Ibland kan det hjälpa att höra någon som har varit med om vad du går igenom. I dessa korta videor delar Briony sin berättelse om att leva med och slå steg 4 Hodgkins lymfom.
Klicka på länkarna nedan för att höra hennes berättelse.
Symtom på Hodgkins lymfom
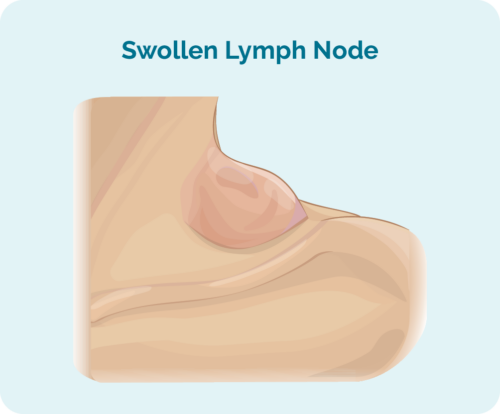
Det första tecknet eller symtomet på HL kan vara en knöl eller flera klumpar som fortsätter att växa. Vissa klumpar kan kännas eftersom de är närmare din hud, medan andra kanske bara hittas när du skantas.
Dessa klumpar är svullna lymfkörtlar, fulla av cancerösa B-celler. De börjar ofta i en del av din kropp, vanligtvis i huvudet, nacken eller bröstet och buken, och sprids sedan över hela ditt lymfsystem. Det kan spridas till din mjälte, lungor, lever, ben, benmärg eller andra organ.
Din mjälte
Din mjälte är ett organ som filtrerar ditt blod och håller det friskt, och är ett av dina viktigaste lymfatiska organ. Det är på vänster sida av din övre del av buken under dina lungor och nära din mage (mage). Om din HL sprider sig till din mjälte kan den bli för stor och sätta press på magen, vilket gör att du känner dig mätt även om du inte har ätit särskilt mycket.
Andra symptom
Du kan ha symtom som illamående, diarré eller förstoppning, beroende på var ditt lymfom växer.
Andra symtom du kan få inkluderar:
- Känner mig ovanligt trött (trötthet, blir inte bättre efter att du vilat eller sovit).
- Andfådd (om du har svullna lymfkörtlar i bröstet).
- En hosta (vanligtvis en torr hosta, om du har svullna lymfkörtlar i bröstet).
- Blåmärken eller blödningar lättare än vanligt (på grund av lågt antal blodplättar).
- Kliande hud.
- Blod i ditt bajs (detta kan hända om du har HL i magen eller tarmarna).
- Infektioner som inte försvinner, eller som fortsätter att komma tillbaka (återkommande).
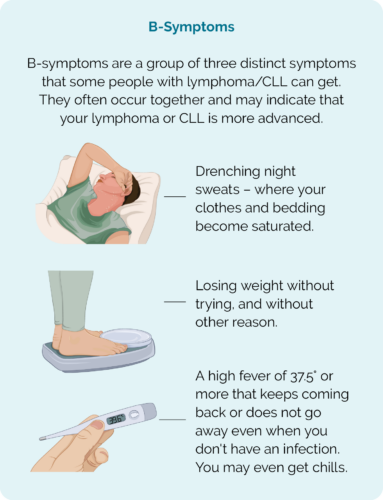
- B-symtom.
B Symtom
Viktig anmärkning – När ska du kontakta din läkare
Det är viktigt att notera att många av tecknen och symtomen på HL kan relateras till andra orsaker än cancer. Till exempel kan svullna lymfkörtlar också inträffa om du har en infektion. Om du har en infektion kommer symtomen vanligtvis att förbättras och lymfkörtlarna kommer att återgå till normal storlek inom några veckor.
Med lymfom kommer dessa symtom inte att försvinna. De kan till och med bli värre. Du bör kontakta din läkare om du får:
- Svullna lymfkörtlar som inte försvinner, eller om de är större än du förväntar dig för en infektion.
- Andfådd utan anledning.
- Tröttare än vanligt och det blir inte bättre av vila eller sömn.
- Ovanliga blödningar eller blåmärken (inklusive i ditt bajs, från näsan eller tandköttet).
- Kliar mer än vanligt.
- En ny torrhosta.
- B-symtom.
Hur diagnostiseras Hodgkin lymfom
Din läkare kan misstänka att du har lymfom när de får dina blodprovsresultat, röntgen eller andra skanningsresultat tillbaka. De kan också märka en knöl om de gör en fysisk undersökning. Men för att diagnostisera HL behöver du en biopsi. En biopsi är en procedur för att ta bort en del av eller hela en påverkad lymfkörtel eller benmärg. Biopsien kontrolleras sedan av patologer i ett laboratorium, för att se om det finns förändringar som hjälper läkaren att diagnostisera HL.
Det kan vara svårt att diagnostisera den exakta subtypen av HL du har, så du kan behöva ta mer än en biopsi. Din läkare kan diagnostisera vilken subtyp du har genom att titta på ditt blod och alla biopsier under ett mikroskop, eller från rapporten de får från patologi. Om du inte redan vet, fråga din läkare vilken subtyp du har.
Du kan få lokalbedövning eller allmänbedövning när du gör biopsi. Detta beror på vilken del av din kropp biopsien tas från.
biopsier
För att diagnostisera HL behöver du biopsier av dina svullna lymfkörtlar och din benmärg. En biopsi är när en liten bit vävnad tas bort och undersöks i laboratoriet under ett mikroskop. Patologen kommer sedan att titta på hur och hur snabbt dina celler växer.
Det finns olika sätt att få den bästa biopsien. Din läkare kommer att kunna diskutera den bästa typen för din situation. Några av de vanligaste biopsierna inkluderar:
Excisionsnodbiopsi
Denna typ av biopsi tar bort en hel lymfkörtel. Om din lymfkörtel är nära din hud och lätt att känna, kommer du sannolikt att få en lokalbedövning för att bedöva området. Sedan kommer din läkare att göra ett snitt (även kallat ett snitt) i din hud nära eller ovanför lymfkörteln. Din lymfkörtel kommer att tas bort genom snittet. Du kan ha stygn efter denna procedur och lite dressing över toppen.
Om lymfkörteln är för djup för att läkaren ska känna, kan du behöva göra en excisionsbiopsi på en operationsavdelning på ett sjukhus. Du kan få narkos – vilket är ett läkemedel för att få dig att sova medan lymfkörteln tas bort. Efter biopsi kommer du att ha ett litet sår och kan ha stygn med lite förband över toppen.
Din läkare eller sjuksköterska kommer att berätta för dig hur du ska ta hand om såret och när de vill träffa dig igen för att ta bort stygnen.
Kärn- eller finnålsbiopsi
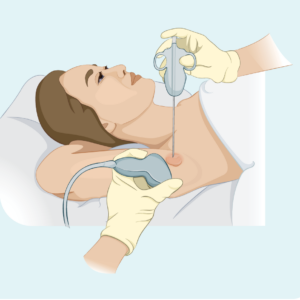
Denna typ av biopsi tar bara ett prov från den drabbade lymfkörteln – den tar inte bort hela lymfkörteln. Din läkare kommer att använda en nål eller annan speciell anordning för att ta provet. Du kommer vanligtvis att ha lokalbedövning. Om lymfkörteln är för djup för din läkare att se och känna, kan du få biopsi gjort på röntgenavdelningen. Detta är användbart för djupare biopsier eftersom radiologen kan använda ett ultraljud eller röntgen för att se lymfkörteln och se till att de får nålen på rätt plats.
En kärnnålsbiopsi ger ett större biopsiprov än en finnålsbiopsi.
Stadieindelning och gradering av Hodgkins lymfom
Staging och gradering är sätt som din läkare kan förklara hur mycket av din kropp som påverkas av lymfomet och hur lymfomcellerna växer.
Eftersom lymfomceller kan resa till vilken del av din kropp som helst, så om du har HL, kommer din läkare att organisera fler tester för att kontrollera om det är någon annanstans. Dessa tester kallas "staging" och kan inkludera:
Blodprover
Blodprover kan göras för att kontrollera en mängd olika saker inklusive ditt blodvärde, lever- och njurfunktioner och din kropps förmåga att koagulera ditt blod.
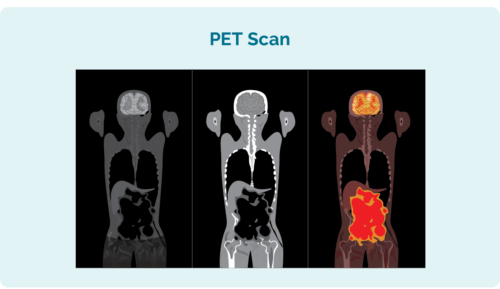
Positronemissionstomografi (PET) skanning
En PET-skanning är en helkroppsskanning för att se var lymfomet växer. Du kommer att få en injektion före skanningen med en lösning som lymfomcellerna absorberar. Detta gör att lymfomcellerna lyser upp på PET-skanningen.
Computertomografi (CT) scan
CT-skanningar ger en mer detaljerad bild än vanliga röntgenstrålar och fokuserar på ett lokaliserat område som ditt bröst eller mage
Lumbar punktering
Lumbalpunkteringar används för att kontrollera om du har lymfom i hjärnan eller ryggmärgen. Din läkare kommer att använda en nål för att ta ett prov av vätska från nära din ryggrad.
Cytogenetiska tester
Cytogenetiska tester Detta är kontroll av genetiska förändringar (även kallade mutationer eller varianser) som kan vara involverade i din sjukdom.
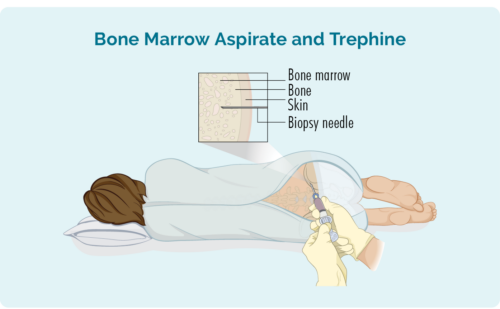
Benmärgsbiopsi
A benmärgsbiopsi görs för att kontrollera om du har lymfomceller i din kroppsmärg där dina blodkroppar bildas. Din läkare kommer att använda en nål för att ta ett prov av märg från mitten av ditt ben - vanligtvis din höft, men ibland kan provet tas från ett annat ben. Detta kommer att göras med lokalbedövning.
Mer information om tester, diagnos och stadieindelning hittar du genom att klicka på knappen nedan.
Staging Hodgkin lymfom
Vad betyder iscensättning?
Efter att du har fått diagnosen kommer din läkare att titta på alla dina testresultat för att ta reda på vilket stadium ditt Hodgkin-lymfom befinner sig i. Staging berättar för läkaren hur mycket lymfom som finns i din kropp, hur många delar av din kropp som har cancerformiga B-celler och hur din kropp klarar av sjukdomen.
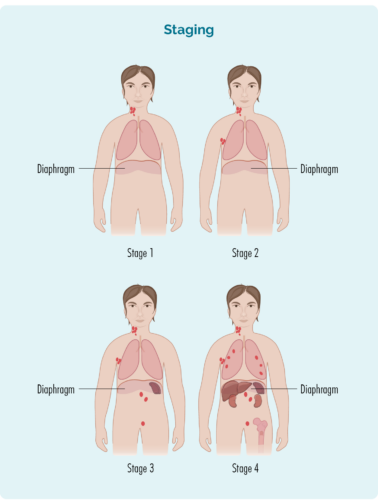
Scenen bygger på:
- Antalet och placeringen av lymfkörtlar som påverkas.
- Placering av de drabbade lymfkörtlarna - är de ovanför, under eller på båda sidor av diafragman.
- Oavsett om sjukdomen har spridit sig till din benmärg eller till andra organ som din lever, lungor, ben eller hud.
Fyra stadier av Hodgkins lymfom (HL)
De fyra stadierna av HL inkluderar:
- Steg 1 och steg 2 kallas "tidigt/begränsat stadium" (som involverar en begränsad del av kroppen).
- Steg 3 och steg 4 kallas "avancerat stadium" (mer utbrett).
- Till skillnad från andra typer av cancer, kan du fortfarande gå i remission eller bli botad från avancerad stadium (3 eller 4) HL.
1 praktikplats | ett lymfkörtelområde är påverkat, antingen ovanför eller under ditt diafragma. |
2 praktikplats | två eller flera lymfkörtelområden påverkas på samma sida av din diafragma. |
3 praktikplats | minst ett lymfkörtelområde ovanför och minst ett lymfkörtelområde under ditt diafragma är påverkade. |
4 praktikplats | lymfom finns i flera lymfkörtlar och har spridit sig till andra delar av din kropp (t.ex. skelett, lungor, lever). |
Andra iscensättningskriterier
Förutom numret som används för att beskriva ditt stadium, finns det andra saker som din läkare kommer att överväga när han väljer de bästa alternativen för att behandla dig. De kommer att titta på hur lymfomet påverkar din kropp och vilka symtom du har. Som ett resultat av dessa fynd kan du, förutom numret du har för din scen, också ha en bokstav. Se tabellen nedan för att se vad bokstäverna betyder.
Brev | Betydelse | Betydelse |
A eller B |
|
|
E & X |
|
|
S |
|
|
Hör direkt från en lymfomspecialist om stadieindelning av lymfom
Graden av ditt Hodgkin-lymfom är hur dina celler ser ut under ett mikroskop och hur snabbt de växer och skapar nya cancerceller. Betygen är årskurs 1-4 (låg, medel, hög).
- G1 – låggradig – dina celler ser nära normala ut och de växer och sprider sig långsamt.
- G2 – mellanklass – dina celler börjar se annorlunda ut men vissa normala celler finns och de växer och sprider sig i måttlig takt.
- G3 – hög kvalitet – dina celler ser ganska annorlunda ut med några få normala celler och de växer och sprider sig snabbare.
- G4 – hög kvalitet – dina celler ser mest annorlunda ut än normalt och de växer och sprider sig snabbast.
Andra betygsfaktorer
HL kan vidare ses som "gynnsam" eller "ogynnsam" beroende på låga, medelhöga eller högriskfaktorer du kanske har eller inte har. Dessa riskfaktorer kan påverka vilken typ av behandling du erbjuds och hur du svarar på behandlingen. Detta kallas "riskanpassad" terapi.
All denna information ger din läkare en bra bild för att hjälpa dig att bestämma den bästa typen av behandling för dig.
Enkelt uttryckt – iscensättning tittar på var ditt Hodgkin-lymfom växer, och gradering tittar på hur ditt Hodgkin-lymfom växer.
Förstå din lymfomgenetik
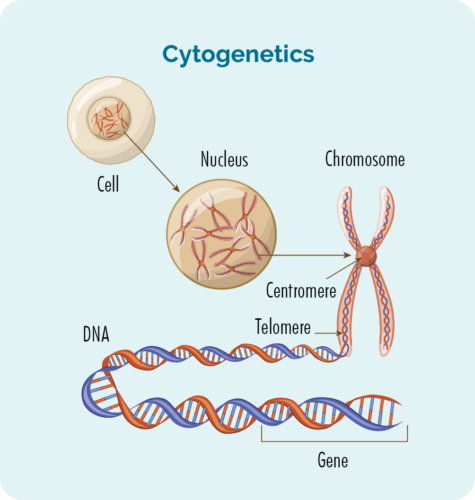
Cytogenetiska tester kommer att leta efter förändringar i dina kromosomer eller gener. Vi har vanligtvis 23 par kromosomer, och de är numrerade efter deras storlek. Om du har HL kan dina kromosomer se lite annorlunda ut.
Vad är gener och kromosomer
Varje cell som utgör vår kropp har en kärna, och inuti kärnan finns de 23 kromosomparen.
Varje kromosom är gjord av långa DNA-strängar (deoxiribonukleinsyra) som innehåller våra gener.
Våra gener ger koden som behövs för att göra alla celler och proteiner i vår kropp, och talar om för dem hur de ska se ut eller agera.
Om det finns en mutation i dessa kromosomer eller gener kommer dina proteiner och celler inte att fungera korrekt.
Lymfocyter kan bli lymfomceller på grund av genetiska förändringar (kallade mutationer eller variationer) i cellerna. Din lymfombiopsi kan tittas på av en specialistpatolog för att se om du har några genmutationer.
Hur ser HL-mutationer ut
Forskning har funnit olika genavvikelser som kan resultera i att vissa proteiner växer på ytan av HL-celler. Dessa proteiner kan hjälpa lymfomet att gömma sig från ditt immunsystem eller få cancern att växa okontrollerat.
- vissa Hodgkin-lymfomceller kan se lite annorlunda ut genom att ha för mycket (överuttrycker) av ett protein som kallas CD30 på utsidan av cellytan
- om du har nodulärt lymfocyt-predominant Hodgkin-lymfom (NLPHL), kan du överuttrycka ett protein som kallas CD20 på utsidan av dina celler
- vissa Hodgkins lymfomceller kan ha en "immunkontrollpunkt" som kallas PD-L1 eller PD-L2 på cellytan. Dessa immunkontrollpunkter hjälper lymfomet att gömma sig från ditt immunsystem så att det inte kan hitta och döda lymfomet som det normalt skulle göra.
Dessa förändringar är viktiga eftersom de kan påverka vilken typ av medicin du får.
Hur dina mutationer kan påverka vilken behandling du får
Vissa Hodgkin-lymfom kan behandlas med en monoklonal antikropp (MAB), men bara om dina HL-celler överuttrycker vissa proteinmarkörer. Om dina Hodgkin-lymfomceller överuttrycker:
- CD30 kan du erbjudas en MAB som heter brentuximab vedotin, som specifikt inriktar sig på CD30.
- CD20 kan du erbjudas en MAB som heter rituximab, som specifikt riktar sig till CD20. CD20 finns inte på cancercellerna i klassiskt Hodgkin-lymfom, men kan hittas på cellerna i Nodulärt lymfocyt-dominerande Hodgkin-lymfom (och icke-Hodgkin-lymfom).
- Immunkontrollpunkten PD-L1 eller PD-L2 kan du erbjudas en MAB som heter pembrolizumab, som specifikt inriktar sig på immunkontrollpunkten, vilket gör lymfomet mer synligt för ditt immunsystem.
Behandling för Hodgkins lymfom
Det finns många olika behandlingar tillgängliga för Hodgkins lymfom. Den bästa behandlingen för dig kommer att bero på många faktorer inklusive din ålder, din allmänna hälsa och stadium och grad av ditt lymfom. Din läkare kommer också att överväga alla andra sjukdomar du kan ha och de behandlingar du har för dessa.
Innan du påbörjar behandlingen kommer du att få fler tester kallade "Baslinjetester". Dessa tester görs för att säkerställa att du är tillräckligt bra för att tolerera behandlingen, och för att din läkare ska hänvisa till under hela behandlingen för att säkerställa att behandlingen inte orsakar för mycket skada på dina organ. Vilka tester du har kommer att bero på vilken typ av behandling du kommer att ha.
Om du har fått behandling för ditt lymfom tidigare, kommer din läkare att överväga hur bra det fungerade för dig och hur dåliga eventuella biverkningar var för dig. Din läkare kommer då att kunna erbjuda de bästa behandlingsalternativen för dig baserat på dina individuella omständigheter. Om du inte är säker på varför läkaren har fattat de beslut de har fattat, se till att be dem förklara det för dig – de finns där för att hjälpa dig.
Du kan erbjudas en eller flera av nedanstående behandlingstyper.
Stödjande vård ges till patienter och familjer som står inför allvarlig sjukdom. Stödjande vård kan hjälpa patienter att få färre symtom och faktiskt bli bättre snabbare genom att uppmärksamma dessa aspekter av sin vård.
Behandlingar för HL kan påverka dina goda blodkroppar vilket kan resultera i att du inte har tillräckligt med friska blodkroppar för att hålla dig frisk. Som ett resultat kan du erbjudas en transfusion med packade röda blodkroppar eller blodplättar för att förbättra dina nivåer av dessa blodkroppar. Om dina vita blodkroppar är för låga – eller förväntas bli för låga, kan du erbjudas en injektion som går in i magen som hjälper till att stimulera din benmärg att producera fler av dessa celler. Du kan också behöva antibiotika om du får en infektion medan dina vita blodkroppar är för låga, för att hjälpa dig att bekämpa eventuella infektioner.
Understödjande vård kan också innefatta att träffa olika specialister med expertis inom andra områden av din hälsa eller planera för framtida vård, som att hjälpa dig skapa en avancerad vårdplan för att beskriva dina önskemål för din framtida hälsovård. Om du har symtom eller biverkningar som inte förbättras kan du erbjudas en konsultation med palliativt team som är specialister på att hantera svårbehandlade symtom som smärta och illamående som inte förbättras med standardbehandlingar. Dessa saker är en del av multidisciplinär behandling av lymfom.
Strålbehandling är en cancerbehandling som använder höga doser av strålning för att döda lymfomceller och krympa tumörer. Innan du får strålning kommer du att ha en planeringssession. Denna session är viktig för att strålterapeuterna ska planera hur strålningen ska riktas mot lymfomet och undvika att skada friska celler. Strålbehandlingen varar vanligtvis mellan 2-4 veckor. Under denna tid kommer du att behöva gå till strålcentralen varje dag (måndag-fredag) för behandling.
*Om du bor långt från strålcentralen och behöver hjälp med en plats att bo under behandlingen, tala med din läkare eller sjuksköterska om vilken hjälp du kan få. Du kan också kontakta Cancerrådet eller Leukemifonden i ditt land och se om de kan hjälpa till med någonstans att bo.
Du kan ha dessa mediciner som en tablett och/eller ges som ett dropp (infusion) i din ven (i blodbanan) på en cancerklinik eller sjukhus. Flera olika kemomediciner kan kombineras med ett immunterapiläkemedel. Kemoterapi dödar snabbväxande celler så kan också påverka några av dina goda celler som växer snabbt och orsaka biverkningar.
Du kan ha en MAB-infusion på en cancerklinik eller sjukhus. MAB fäster till lymfomcellen och lockar andra sjukdomar som bekämpar vita blodkroppar och proteiner till cancern så att ditt eget immunförsvar kan bekämpa HL.
MABS fungerar bara om du har specifika proteiner eller markörer på dina lymfomceller.
Immunkontrollpunktshämmare (ICI) är en nyare typ av monoklonal antikropp (MAB) och fungerar lite annorlunda än andra MABS.
ICI fungerar när dina tumörceller utvecklar "immunkontrollpunkter" på dem som vanligtvis bara finns på dina friska celler. Immunkontrollpunkten talar om för ditt immunförsvar att cellen är frisk och normal, så ditt immunförsvar lämnar den ifred.
ICI fungerar genom att blockera immunkontrollpunkten så att dina lymfomceller inte längre kan låtsas vara friska, normala celler. Detta gör att ditt eget immunsystem kan känna igen dem som cancerframkallande och påbörja en attack mot dem.
Kemoterapi kombinerat med en MAB (till exempel rituximab).
Du kan ta dessa som en tablett eller infusion i din ven. Oral terapi kan tas hemma, även om vissa kommer att kräva en kort sjukhusvistelse. Om du har en infusion kan du få den på en dagmottagning eller på ett sjukhus. Riktade terapier fäster vid lymfomcellen och blockerar signaler som den behöver för att växa och producera fler celler. Detta stoppar cancern från att växa och gör att lymfomcellerna dör av.
En stamcells- eller benmärgstransplantation görs för att ersätta din sjuka benmärg med nya stamceller som kan växa till nya friska blodkroppar. Benmärgstransplantationer görs vanligtvis endast för barn med HL, medan stamcellstransplantationer görs för båda barnen vuxna.
Vid en benmärgstransplantation avlägsnas stamceller direkt från benmärgen, medan stamcellerna, precis som vid en stamcellstransplantation, tas bort från blodet.
Stamcellerna kan tas bort från en donator eller samlas in från dig efter att du har fått kemoterapi.
Om du stamcellerna kommer från en donator kallas det en allogen stamcellstransplantation.
Om dina egna stamceller samlas in kallas det för en autolog stamcellstransplantation.
Stamceller samlas in genom en procedur som kallas aferes. Du (eller din givare) kommer att anslutas till en aferesmaskin och ditt blod kommer att tas bort, stamcellerna separeras och samlas i en påse, och sedan återförs resten av ditt blod till dig.
Innan proceduren kommer du att få högdos kemoterapi eller strålbehandling för hela kroppen för att döda alla dina lymfomceller. Men denna högdosbehandling kommer också att döda alla celler i din benmärg. Så de insamlade stamcellerna kommer sedan att returneras till dig (transplanteras). Detta händer ungefär på samma sätt som blodtransfusion ges, genom ett dropp i din ven.

Påbörjar behandlingen
Det kan vara svårt att veta vilka frågor man ska ställa när man påbörjar behandlingen. Om du inte vet, vad du inte vet, hur kan du veta vad du ska fråga?
Att ha rätt information kan hjälpa dig att känna dig mer självsäker och veta vad du kan förvänta dig. Det kan också hjälpa dig att planera i förväg för vad du kan behöva.
Vi har satt ihop en lista med frågor som du kan ha nytta av. Naturligtvis är allas situation unik, så dessa frågor täcker inte allt, men de ger en bra start.
Klicka på länken nedan för att ladda ner en utskrivbar PDF med frågor till din läkare.
Klicka här för att ladda ner frågor som du kan fråga din läkare
Första gången du påbörjar behandlingen kallas det förstahandsbehandling. När du har avslutat din förstahandsbehandling kanske du inte behöver behandling igen, men vissa personer kan behöva mer behandling direkt, och andra kan gå många månader eller år utan behandling innan de behöver mer behandling.
Första linjens behandling av klassiskt Hodgkin-lymfom
Vilken typ av behandling du har beror på:
- vilken typ av Hodgkin-lymfom du har
- stadiet och graden av ditt lymfom
- din ålder och allmänna hälsa
- andra sjukdomar du har eller mediciner du tar
- dina önskemål efter att ha pratat med din läkare om dina alternativ.
Några av de vanligaste behandlingarna du kan behöva när du börjar behandlingen beskrivs nedan.
Strålbehandling
Strålning kan ges med kemoterapi eller på egen hand.
Kemoterapi
Om du behöver påbörja behandling kan du ha mer än ett läkemedel och kan inkludera flera olika typer av kemoterapi, en monoklonal antikropp eller immunkontrollpunktshämmare. När du har dessa behandlingar kommer du att ha dem i cykler. Det betyder att du kommer att ha behandlingen, sedan en paus och sedan ytterligare en behandlingsomgång.
ABVD
ABVD är ett vanligt behandlingsprotokoll som används för personer med HL. Det är en kombination av kemoterapiläkemedel som kallas doxorubicin, bleomycin, vinblastin och dakarbazin.
Eskalerad BEACOPP
Eskalerad BEACOPP är ett annat protokoll som används för vissa personer med HL. Det är en kombination av kemoterapiläkemedel som kallas bleomycin, etoposid, doxorubicin, cyklofosfamid, vinkristin och prokarbazin. Du kommer också att få ett steroidläkemedel som heter prednisolon. Du kommer inte att få alla dessa mediciner på en dag, men du kommer att ha dem alla under 8 dagar. Du kommer att ha steroiden i 2 veckor, sedan en paus och sedan börja din nästa cykel.
BrECADD
BrECADD kan användas om du har Hodgkin-lymfom i framskridet stadium. Det har visat mycket goda resultat, med många människor som blivit botade eller gått in i långvarig remission. I protokollet ingår kemoterapi och en konjugerad monoklonal antikropp kallas Brentuximab vedotin. Vedotinet är en kemikalie som är fäst vid brentuximab-antikroppen och är giftig för lymfomceller.
Kemoterapimedicinerna i detta protokoll inkluderar etoposid, cyklofosfamid, doxorubicin och dakarbazin. Du kommer också att ha en steroid som heter dexametason.
Försiktighet
Om du har en behandling med bleomycin, kan det rekommenderas att du inte har högflödessyre i framtiden. Högflödessyre har orsakat ärrbildning i lungorna hos vissa personer som har haft bleomycin.
Behöver du hjälp att andas i framtiden kan du fortfarande få behandling med medicinsk luft eller andra alternativ. I vissa fall kan din läkare fortfarande erbjuda dig att ge dig högflödessyre om fördelarna överväger riskerna. Det rekommenderar vi dock Om du någonsin har fått bleomycinbehandling, låt alla dina läkare och sjuksköterskor veta.
Vissa sjukhus kan ge dig ett rött namnband och lägga ner syre som en allergi. Det är viktigt att veta att detta inte är en allergi, utan en påminnelse om att inte ge dig syre genom en mask eller nässtift.
Kliniska prövningar
Det pågår alltid många kliniska prövningar och om du uppfyller de kriterier som behövs kanske du kan gå med i en klinisk prövning. Fråga din läkare om dessa. Om du vill ha mer information om kliniska prövningar, se vår Förstå webbsidan för kliniska prövningar här
Andra linjens behandling
Många människor blir botade med sin förstahandsbehandling men för vissa kanske förstahandsbehandlingen inte fungerar så bra som man hoppats. Detta kallas "refraktär" sjukdom. Andra kan ha ett bra resultat av förstahandsbehandlingen, men efter månader eller år kan HL komma tillbaka. Detta kallas ett "återfall". Om du har refraktär eller återfallande HL kan du behöva behandling igen. Detta kallas andra linjens behandling. Om du behöver andra linjens behandling, kan du behöva göra stegprov igen, precis som du gjorde innan du påbörjade behandlingen första gången.
Typer av andra linjens behandling
Andra linjens behandling kan inkludera:
- Högdos kemoterapi och sedan en stamcellstransplantation
- Olika typer av kemoterapi (som IGEV – prednisolon, vinorelbin, gemcitabin, ifosfamid, med mesna och pegfilgrastim)
- En monoklonal antikropp eller immunkontrollpunktshämmare (som brentuximab vedotin eller pembrolizumab)
- strålbehandling
- Eller så kan du också vara berättigad till en klinisk prövning – fråga din läkare om dessa.
I vissa mycket sällsynta fall, när Hodgkins lymfom kommer tillbaka, kan det ha förändrat hur det ser ut. Vissa Hodgkin-lymfom, när de återfaller, kan utvecklas med proteinet CD20 på cellytan, även om du inte överuttryckte CD20 när du först fick diagnosen. I det här fallet kan behandlingen ändras lite då Hodgkins lymfom börjar likna lite mer non-Hodgkin lymfom. Men återigen, detta är mycket sällsynt, och om det händer dig, kommer din läkare att kunna prata med dig om det bästa sättet att behandla det.
Tredje linjens terapi
För vissa personer kan en tredje och till och med en fjärde behandlingslinje behövas. Detta kan innefatta en kombination av behandlingarna ovan. Din läkare kommer att kunna prata med dig om de bästa alternativen för din individuella situation.
Ytterligare information om olika behandlingsprotokoll kan ses via eviQ här.
KLINISKA TESTER
Kliniska prövningar är en viktig process för att hitta nya läkemedel, eller kombinationer av läkemedel för att förbättra behandlingen för personer med Hodgkins lymfom i framtiden. De kan också erbjuda dig en chans att prova ett nytt läkemedel, kombination av läkemedel eller andra behandlingar som du inte skulle kunna få utanför prövningen. Vissa kliniska prövningar för Hodgkins lymfom tittar på CAR-T-cellterapi för att se om detta kan vara effektivt för personer med HL.
Behandling för HL kan lämna bestående biverkningar eller kroniska hälsotillstånd månader till år efter behandlingen. Andra mål med vissa kliniska prövningar är att titta på hur vi kan minska dessa sena effekter och andra pågående biverkningar från behandlingen.
Om du är intresserad av att delta i en klinisk prövning, fråga din läkare vilka kliniska prövningar du är berättigad till. Du kan också läsa vårt faktablad "Understanding Clinical Trials", som också listar webbplatser som du kan besöka för att hitta en klinisk prövning. Klick här. att länka till vårt faktablad.
Vanliga biverkningar av behandlingen
Det finns många olika biverkningar du kan få av din behandling för HL. Innan du börjar din behandling bör din läkare eller sjuksköterska förklara alla förväntade biverkningar du KAN uppleva. Du kanske inte får alla, men det är viktigt att veta vad du ska hålla utkik efter och när du ska kontakta din läkare. Se till att du har kontaktuppgifterna för vem du ska kontakta om du blir frisk mitt i natten eller på helgen då din läkare kanske inte är tillgänglig.
En av de vanligaste biverkningarna av behandlingen är förändringar i ditt blodvärde. Nedan finns en tabell som beskriver vilka blodkroppar som kan påverkas och hur det kan påverka dig.
Blodkroppar som påverkas av HL-behandling
Vita blodkroppar | röda blodceller | Blodplättar (även blodkroppar) | |
Medicinskt namn | Neutrofiler och lymfocyter | erytrocyter | trombocyter |
Vad gör de? | Bekämpa infektion | Bär syre | Sluta blöda |
Vad kallas brist? | Neutropeni och lymfopeni | Anemi | Trombocytopeni |
Hur kommer detta att påverka min kropp? | Du kommer att få fler infektioner och kan ha svårt att bli av med dem även om du tar antibiotika. | Du kan ha blek hud, känna dig trött, andfådd, kall och yr. | Du kan lätt få blåmärken eller få en blödning som inte slutar snabbt när du har ett skärsår. |
Vad kommer mitt behandlande team att göra för att fixa detta? | Fördröja din lymfombehandling. Kan ge dig en injektion i magen med ett läkemedel som stimulerar din benmärg att producera nya vita blodkroppar. Ge dig oral eller intravenös antibiotika om du har en infektion. | Fördröja din lymfombehandling. Ge dig en blodtransfusion för röda blodkroppar om ditt cellantal är för lågt. | Fördröja din lymfombehandling. Ge dig en blodplättstransfusion om ditt cellantal är för lågt. |
Andra vanliga biverkningar av behandling för HL
Nedan är en lista över några andra vanliga biverkningar av HL-behandlingar. Det är viktigt att notera att nu kommer alla behandlingar att orsaka dessa symtom, och du bör tala med din läkare eller sjuksköterska om vilka biverkningar som kan orsakas av din individuella behandling.
- Mår illa i magen (illamående) och kräkningar.
- Ont i munnen (slemhinneinflammation) och förändring i smaken av saker.
- Tarmproblem som förstoppning eller diarré (hårt eller vattnigt bajs).
- Trötthet, eller brist på energi som inte blir bättre efter vila eller sömn (trötthet).
- Muskel- (myalgi) och led- (artralgi) värk och smärta.
- Håravfall och håravfall (alopeci) – endast med vissa behandlingar.
- Tänk på dimmighet och svårigheter att komma ihåg saker (kemohjärna).
- Förändrad känsla i händer och fötter såsom stickningar, nålar eller smärta (neuropati).
- Minskad fertilitet eller tidig klimakteriet (livsförändring).
Prognos för Hodgkins lymfom – och vad som händer när behandlingen avslutas
Prognos är termen som används för att beskriva den troliga vägen för din sjukdom, hur den kommer att svara på behandlingen och hur du kommer att göra under och efter behandlingen.
Det är många faktorer som bidrar till din prognos och det är inte möjligt att ge ett övergripande uttalande om prognos. Hodgkins lymfom svarar dock ofta mycket bra på behandling och många patienter med denna cancer kan botas – vilket innebär att efter behandlingen finns det inga tecken på Hodgkins lymfom i din kropp.
Faktorer som kan påverka prognosen
Några faktorer som kan påverka din prognos inkluderar:
- Du åldras och din allmänna hälsa vid tidpunkten för diagnosen.
- Hur du svarar på behandlingen.
- Tänk om några genetiska mutationer du har.
- Den undertyp av Hodgkin lymfom du har.
Om du vill veta mer om din egen prognos, tala med din hematolog eller onkolog. De kommer att kunna förklara dina riskfaktorer och prognos för dig.
 Hodgkins lymfom (HL) är en typ av snabbväxande (aggressiv) blodcancer som drabbar både vuxna och barn. Det påverkar en typ av vita blodkroppar som kallas B-cells lymfocyter, som är en del av ditt immunförsvar.
Hodgkins lymfom (HL) är en typ av snabbväxande (aggressiv) blodcancer som drabbar både vuxna och barn. Det påverkar en typ av vita blodkroppar som kallas B-cells lymfocyter, som är en del av ditt immunförsvar.